|
報上刊登企業名人因其夫人『乳癌』辭世而傷心欲絕,任有錢人也買不到健康???
您的身邊也一定有不少罹患『乳癌』的朋友,難道大家都束手無策,等於被宣判死刑了嗎???聽到醫師宣判『乳癌』的剎那,晴天霹靂的打擊,相信對每一個人來說,沒有親身的經歷,是無法體會到那種生離死別的感覺,與其罹患『乳癌』後的憤怒不甘心、無助沮喪、親人離開了的傷心懷念,不如大家一起共同來反擊他,來的實際些。
乳房是女性最美麗的象徵,也是上帝賜與女性最高貴、最能表現人性光輝的身體器官,她除了被男性沙文社會賦予諸多扭曲的物化功能外,其實她最值得女性自傲的是她孕育萬物,生生不息的大地之愛,不論是達官貴人、紅頂商賈、升斗小民、萬惡之首……,都是在女性乳房的呵護照料下育化,進而建造了我們現在所生存的這麼一個未盡完美卻又必須與之成長的社會。然而乳房看似擁有無窮盡的魔力,卻仍有她的極限,正如易經萬物相生相剋至理,她仍逃不過自然天敵--乳癌的侵襲!
乳癌對女性的侵襲到底有多大?國內外醫學研究及統計數據皆指出,在美國乳癌是女性十大癌症中發生率最高的,終其一生幾乎每七個女人就有一個得到乳癌;而台灣即使是現在生活品質提高,卻也有步其後塵的現象。國人十大死因排行,癌症蟬聯首位,其中女性乳癌來勢洶洶,其死亡平均年齡是56.86歲,較其他癌症平均年齡少了約十歲,加上其發生率亦年年攀升,且有年輕化的趨勢,每年估計新增病例有四千五百位之多,為女性癌症之第二位,直逼子宮頸癌。女性乳癌之死亡率反比發生率較多之子宮頸癌為高,一年內增加9.7%,足見乳癌防治仍有改善空間。對罹癌患乳癌病人而言,是揮之不去之陰霾,對其家庭和社會則造成很大之衝擊。
至於為什麼台灣女性乳癌呈現年輕化的趨勢?目前仍沒有人知道確切的原因,一般認為是台灣的飲食習慣有漸漸西化的趨勢、晚婚或未婚婦女人口增加所造成。且研究也顯示動物性脂肪攝取過多,停經後肥胖之婦女,較容易罹患乳癌,因此建議女性多運動,注意熱量及脂肪之攝取,並定期接受乳癌篩檢,從預防及早期發現的角度著手進行乳癌防治。歐美許多研究均證實,多運動及減少攝取高熱量高脂肪之食物,可以減少體內脂肪之囤積,減低卵巢(女性荷爾蒙)對乳腺細胞之不良影響,進而減少乳癌之發生率。所以建議國內女性多做規律及適當運動,而且注意熱量及脂肪之攝食,將可遠離乳癌,向乳癌說“不”。
政府這幾年來積極投入乳癌防治工作,在衛教宣導方面,從過去的“六分鐘、護一生”之子宮頸癌防治,到現在加入“三點不漏”,亦即除了重視子宮頸癌防治外,特別提醒要加強乳癌篩檢,所謂“乳房健康三部曲”是從“早期發現”之角度切入:
(一)婦女二十歲以上每月進行乳房自我檢查。
(二)婦女三十五歲以上每年至醫院接受專科醫師檢查,並輔以超音波或X光攝影。
(三)婦女五十歲以上每二至三年接受X光攝影檢查。
儘管政府全心投入,亦要全國民眾、相關醫療團隊、乳癌病友組織及慈善公益團體之支持與配合,才能落實防治工作。唯有大家同心協力,持續而全面的推行,才能打破城鄉差距深入國內之每一角落,大家不分黨派、宗教、族群、性別,發揮愛心共同為乳癌防治工作盡力,向乳癌說“不”。
 何謂乳癌?
何謂乳癌?
乳房的構造是由內含不同比例的分泌腺體組織和脂肪組織構成。分泌腺體由15-20
個乳葉組成,分別由乳管匯集至乳頭,每一乳葉可再細分成數百個乳小葉,每個乳葉藉由乳管匯集至乳頭。乳癌的發生乃是由於乳管細胞或乳小葉細胞變性或異常增生而形成。
 乳癌的發生位置 乳癌的發生位置
乳癌發生的位置最常見於乳房外上方但包括乳頭在內之其他部分亦可發生。乳癌除了侵犯乳房外,更可能轉移到遠處器官如骨骼、肺、肝、腦等,造成身體健康之損害,甚至危及生命。
 台灣乳癌現況
台灣乳癌現況
◎女性第二好發癌症,每年約有4600人罹患。
◎每年約有1300人死於乳癌。
◎每名婦女一生約有3%的機會得到乳癌。
◎90%的乳癌患者沒有家族史。
 乳癌的危險因子如下:
乳癌的危險因子如下:
A.高危險群(致癌相對機率大於4倍):
◎一側乳房得過乳癌
◎特殊家族史(停經前得過兩側乳癌)
◎乳房切片有不正常細胞增生現象
B.次高危險群(致癌相對機率大於2-4倍):
◎母親或姊妹得過乳癌
◎第一胎生育在三十歲以後
◎未曾生育者
◎停經後肥胖者
◎卵巢癌及子宮內膜癌患者
◎胸部接受大量放射線照射
C.略高危險群(致癌相對機率1.1-1.9倍):
◎中量飲酒
◎初經在12歲以前
◎停經在55歲以後
D.可能危險因子(未確定):
◎口服避孕藥
◎更年期荷爾蒙補充
 我不是乳癌高危險群,會不會得到乳癌?
我不是乳癌高危險群,會不會得到乳癌?
高危險群是指其相對危險性比一般人稍高(得到乳癌機率較一般人高5~6倍),而一般人仍有可能得到乳癌。如懷疑有乳房腫塊,應儘速給專科醫師檢查。
 可能罹患乳癌的信號?
可能罹患乳癌的信號?
初期的乳癌多無症狀,若妳有以下症狀時,應立即就醫!
◎乳房皮膚不正常變化
◎乳房摸到硬塊
◎乳頭凹陷
◎乳頭有不正常分泌物或出血。
◎突然的乳房變形、乳房大小及乳頭高低改變。
◎乳房上有數週無法癒合的傷口。
 不痛不癢的腫塊,會是乳癌嗎?
不痛不癢的腫塊,會是乳癌嗎?
只有約5%的乳癌會以乳房疼痛做為初發症狀,但是當乳癌惡化,壓迫到周圍組織時,就可能伴隨疼痛出現。總之,有任何疑問,應儘速就診。
 乳房自我檢查就夠了嗎?
乳房自我檢查就夠了嗎?
乳房自我檢查可使婦女持續注意自己乳房的健康,以便有異狀顯現,可在第一時間就醫,但由於乳癌早期症狀不明顯。所以,除了做好每月定期乳房自我檢查之外,35歲以上婦女應每年由專科醫師檢查,50歲以上婦女每2-3年接受乳房X光攝影檢查。
 乳房X光攝影的優點與限制
乳房X光攝影的優點與限制
◎ 可發現無症狀或觸摸不到之零期或第一期乳癌。
◎ 適合50歲以上無症狀婦女之乳癌篩檢。
◎ 歐美國家研究證實,50歲以上婦女定期乳房攝影檢查,約可降低20%-30%的乳癌死亡率。
◎ 乳房攝影準確度並非100%,約15%的乳癌無法偵測到。
 乳房X光攝影檢查過程
乳房X光攝影檢查過程
◎ 檢查時,必須脫掉上半身的衣服,故儘量不要穿著連身衣裙。
◎ 不要於腋下塗抹除臭劑、搽粉及護膚霜等,因為這些化學藥品會影響X光透視。
◎ 配合放射師指示,將乳房置於乳房攝影儀,並調整檢查姿勢。
◎ 攝影前必須緊壓乳房,每次壓迫時間約為10秒,會感到不舒服,故月經來的前一週為較不合適的檢查時間。
◎ 左右兩側乳房各要照兩張X光片,分別為頭腳向(由上往下照)及斜位向(由側邊照)。
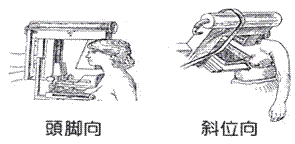
 乳房攝影檢查為何要緊壓乳房? 乳房攝影檢查為何要緊壓乳房?
◎減少乳房組織相互重疊,以獲得清晰影像。
◎減少曝光時間,降低X光照射的輻射劑量。
◎幫助固定位置,減少因身體晃動影響攝影結果。
| 乳房攝影檢查比較圖 |
| 【壓迫力不足】乳房較厚 |
曝光時間增長,輻射劑量增高。
乳腺組織重疊,曝光不均勻。
X光穿透力不足,降低診斷率。 |
| |
| |
| 【壓迫力充足且均勻】乳房較薄 |
曝光時間減少,輻射劑量減少。
病患不易晃動,增加影像清晰度。
乳腺厚度均勻,增加影像對比度。
X光穿透力充足,提高診斷率。 |
| |
| |
 乳房X光攝影檢查具有危險性嗎? 乳房X光攝影檢查具有危險性嗎?
乳房攝影是一種使用低輻射劑量X光透視乳房的技術,在一個嚴格執行品管的醫院檢查,是十分安全的,其致癌的風險率極低。
 乳房X光攝影篩檢地點 乳房X光攝影篩檢地點
全民健保提供50至69歲婦女每2年1次乳房X光攝影篩檢乳房,請向當地健保分局、衛生局(所)洽詢,或上網查詢完成健保特約「婦女乳房檢查服務」醫院名單(中央健康保險局www.nhi.gov.tw、國民健康局www.bhp.doh.gov.tw)。
 檢查結果異常時,應儘速就醫
檢查結果異常時,應儘速就醫
如乳房攝影檢查結果異常時,應儘速找到有經驗的專科醫師,安排進一步檢查,如乳房超音波及細針抽吸細胞或組織切片檢查,以確定是否為乳癌。
若確定為乳癌,那麼進一步的檢查是必須的,包括期別(腫瘤的大小、淋巴腺的轉移),腫瘤的病理特性,有否賀爾蒙接受器陽性反應,您的年齡,是否停經,以及身體狀態,這些皆會影響後續治療計畫以及預後。
 早期乳癌,治癒率高
早期乳癌,治癒率高
乳癌如早期發現,不僅可能作保留乳房手術,其五年存活率更可高達90%以上。
| 臨床分期 |
五年存活率 |
第 零 期 |
將近100% |
第 一 期 |
95 % |
第 二 期 |
85 % |
第 三 期 |
55 % |
第 四 期 |
15 % |
 如何預防並早期發現乳癌 如何預防並早期發現乳癌
◎避免攝取過多高脂肪食物
◎平時多多運動
◎避免太晚生育
做好乳房健康三部曲:每月確實做好乳房自我檢查、35歲以上婦女每年由專科醫師檢查、
50歲以上婦女每2-3年接受乳房攝影檢查
 乳癌的診斷
乳癌的診斷
摸到乳房腫塊該怎麼辦?乳癌最重要的臨床表徵是可觸摸到的乳房腫塊。雖然大部分的乳房腫塊均是良性,乳癌僅是一小部份,但摸到任何乳房腫塊均仍需要分辨良性與惡性,而應請教外科醫師。許多婦女摸到腫塊後,常因無其他症狀,如疼痛或表面皮膚變化,而自覺無事,延遲就醫,耽誤病情。
自我檢查時,若腫塊甚硬,形狀不規則,邊緣不清楚,且固定在皮膚或胸壁上,或皮膚呈凹陷,橘子皮變化甚至紅腫潰爛,乳頭凹陷或有不正常分泌物等現象,均應懷疑是乳癌。自我檢查除注意乳房變化外,也應檢查是否有腋下,鎖骨上及頸部淋巴結腫塊,然而上述變化出現,往往以非早期乳癌,因此摸到任何乳房腫塊,即應先由專科醫師理學檢查外,必要時安排進一步檢查,包括乳房超音波、乳房X光攝影及細針抽吸細胞學檢查。
了解以上診斷工具的特點,對於可觸摸到的乳房腫塊,其診斷流程如下:
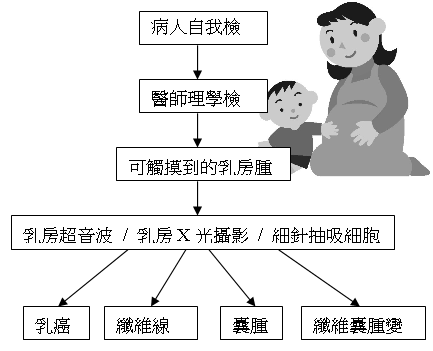
 乳癌篩檢 乳癌篩檢
沒摸到腫塊也要定期做檢查
隨著生活形態改變,飲食習慣的日漸西化,台灣的乳癌越來越多。但多數乳癌病人太晚就醫,顯見婦女自我乳房檢查率太低,且因醫學知識偏差或個性保守摸到乳房腫塊後,就是不願鼓起勇氣就醫,其實早期發現、早期治療有很高的治癒率,拖延反而會使治療更棘手,何況有時硬塊只是良性腫瘤而已,早一點就醫,確定診斷也可以早一點放心。因此每位婦女應該愛自己多一點,從自己做起,親密愛人也可以提醒家人或多對心愛的人多愛一點。最佳的乳房自我檢查時機,一般婦女應自青春期開始,於每個月的月經結束後3∼5天做,如果已經停經或是子宮切除的婦女,則每個月固定找一天做,做乳房自我檢查,雙手分別上舉、自然下垂及扠腰,看乳房皮膚是否有變化(皺縮或橘皮樣),乳頭是否有分泌物,摸一摸乳房,躺著或站著都做一次,可利用洗澡時手抹肥皂或乳液,增加手的敏感度,範圍上自鎖骨下至乳房下緣,側邊至腋窩中線,以手按壓、螺旋及繞乳房滑行前進,用中指及食指捏一捏乳頭、乳暈及乳房,看有無血或咖啡色分泌物。自我檢查乳房,摸到任何腫塊,即刻就醫.由於乳房自我檢查對早期乳癌的發現幫助有限,必須藉助其他方式,如乳房X光攝影及乳房超音波檢查,偵測出觸診無法發現的零期或第一期乳癌,以進一步降低死亡率。基本上,若有危險因子的婦女,35歲起應接受醫師檢查,必要時安排超音波檢查,35至40歲間做第一次乳房X光攝影,而後以超音波及X光攝影交替檢查,50歲後篩檢則以乳房X光攝影為主,若乳房X光攝影或超音波出現密集的顯微鈣化點或不規則邊緣腫塊,或其他疑似乳癌變化時,則應以立體定位做大範圍切除並送病理組織石臘切片檢查。
 乳癌的多科暨整合治療
乳癌的多科暨整合治療
一、乳癌的外科治療:外科手術是治療乳癌的重要一環
A.改良型乳房根除手術:
適用於任何沒有胸大肌侵犯或非第四其轉性乳癌的患者,為目前最常使用的手術。術式包含腋下淋巴結廓清術。
B.乳房保留手術:
適用於乳房腫瘤小於三公分,非於乳頭或乳暈下方,而且無多發病灶的第一、二期乳癌患者。術式包含部分乳房組織切除術及腋下淋巴結廓清術,通常術後需放射線治療。
C.單純性全乳房切除手術:
適用於乳房腺管原位癌患者,術式不包含腋下淋巴結廓清術。
D.部分乳房切除術:
可用於小而非粉刺型的乳房腺管原位癌。粉刺型原位癌若採用此手術,宜加放射線治療。
E.腋下淋巴結廓清術:
腋下淋巴結被癌細胞侵犯的狀況,為乳癌預後最重要的指標之一,因此腋下淋巴結廓清術兼具有診斷及治療的目的。
二、乳癌的輔助藥物治療:許多病人手術後都要接受藥物輔助治療
乳癌經過根除性乳房切除後,並不代表已完全根治痊癒。即使開刀中並未發現腋下淋巴結轉移的病人,仍可能有肉眼看不到的顯微轉移,經過一段時間後導致復發轉移。這種可能存在的顯微轉移,可以靠術後輔助性化學治療、放射線治療及荷爾蒙治療來預防。過去二十幾年來世界各國對乳癌長時間的研究,顯現化學治療對乳癌病人二十年的存活期有顯著的改善。
資料來源:
財團法人乳癌防治基金會
行政院衛生署國民健康局

|



